История изучения
С древних времен хирургия, связанная с желчным пузырем, привлекала огромный интерес медиков и специалистов со всего мира, включая Грецию и Египет. Особый прогресс в этой области был достигнут за последние столетия. Применение малоинвазивных технологий в сочетании с общей анестезией и антисептикой сделало желчную хирургию безопасной для большинства пациентов.
История желчнокаменной болезни является одной из наиболее древних в истории человечества. Первое документированное упоминание о желчных камнях у египетской мумии относится к 2000 году до нашей эры. Значительно раньше появления Римской империи анатомия печени и желчных путей была хорошо изучена людьми.
В 1909 году в Музее Королевского Колледжа Хирургии в Лондоне была представлена мумия, датируемая 1500 годом до Рождества Христова, у которой сохранились печень и желчный пузырь, содержащий 30 камней. Этот образец желчных камней, найденный в мумии, является самым древним, который был обнаружен и дошедший до ХХ века.
Французский врач Жан Фернель (J. Fernel) в XIV веке описал клиническую картину желчнокаменной болезни, а также установил ее связь с желтухой.


Немецкий анатом А. Фатер (A. Vater) в XVIII веке описал морфологию желчных камней и указывал, что причиной их образования служит сгущение желчи.
Д. Галеати (D. Galeati) в середине XVIII века пытался изучать химический состав желчных камней.
А. Галлер (A. Haller) в середине VIII века выполнил работу по обобщению накопленного материала о желчекаменной болезни. Предприняты попытки по разделению желчных камней на виды, в зависимости от их внешнего вида, цвета и формы.


Фрасик Глиссон первым попытался подробно описать анатомию желчных протоков и сосудов печени, также он изучил сфинктерный механизм общего желчного протока.
Теодор Кохер, швейцарский врач. был ведущим исследователем в области абдоминальной хирургии, предложившим использование косого подреберного доступа для доступа к органам брюшной полости. Активно разрабатывал операции на печени, желудке и желчных протоках


Жан-Франсуа Кало остается в памяти хирургов как автор выдающейся монографии “De La Cholecystectomie”, опубликованной в Париже в 1890 году, в которой он подробно рассмотрел анатомию желчевыводящих путей и технику холецистэктомии. Он описал равнобедренный треугольник, основанием которого является общий печеночный проток, нижней границей — пузырный проток, а верхней границей — пузырная артерия.
Как образуются камни
В середине XIX века возникли первые теории образования желчных камней, из которых выделялись два главных подхода:
- Первопричина камней связана с нарушениями в работе печени, которая вырабатывает измененную желчь.
- Первопричина камней в патологических изменениях (воспалении, застое) в самом желчном пузыре.
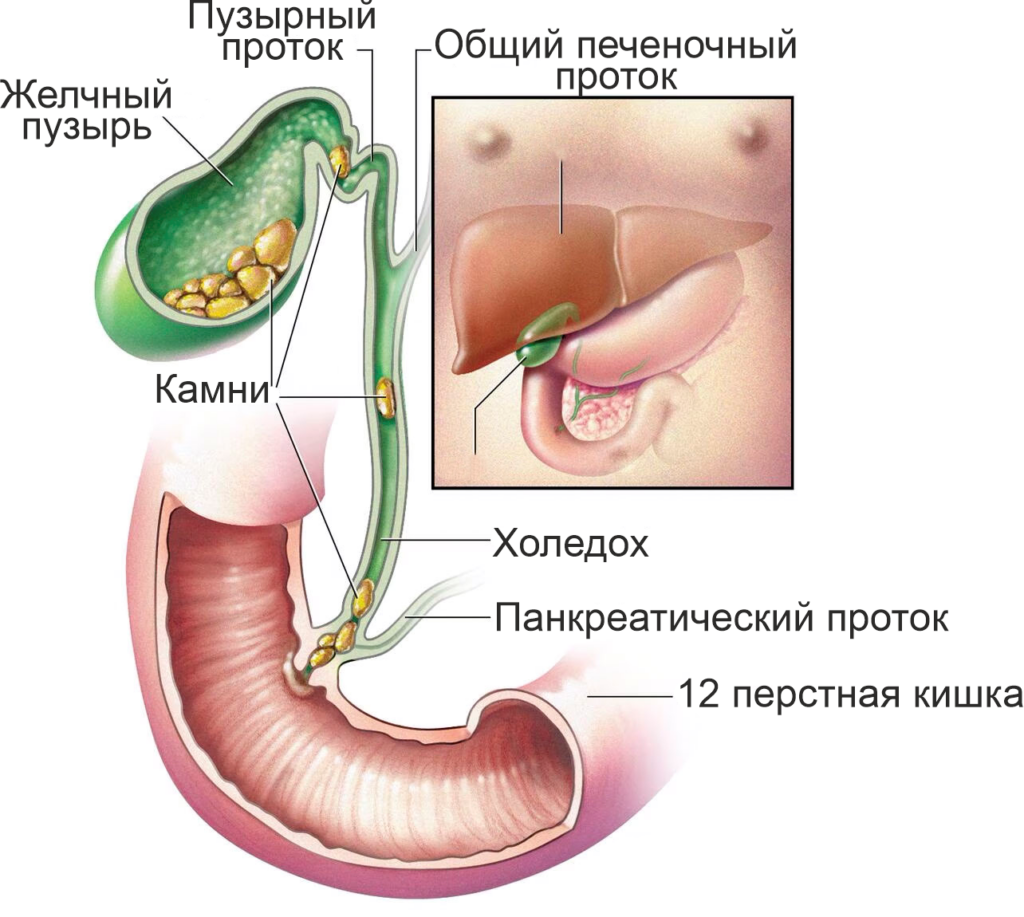
В целом оба направления влияют на формирование желчных камней. В первом и втором случае происходит избыточная концентрация желчи, загустение желчи с последующим камнеобразованием.
Сладжи в желчном пузыре
Билиарный сладж представляет собой образование толстого слоя слизистого материала, содержащего кристаллы лецитина-холестерина, моногидрата холестерина, кальция билирубината и муцинового геля. Обычно в случае сладжа в нижней части желчного пузыря формируется полулунный слой осадка, который можно обнаружить при ультразвуковом исследовании. Для появления билиарного сладжа необходимо нарушение баланса между образованием и разложением муцина, а также нуклеация компонентов желчи на фоне избытка холестерина и кальция билирубината.
Образованию пигментных камней способствуют нарушения функции эпителия желчного пузыря, включая нарушения рН желчи и образование солей билирубина, а также выделение бактериями фосфолипазы А, которая ускоряет гидролиз фосфолипидов желчи до лизолецитина и жирных кислот, способствующих образованию матрикса пигментных камней.
Предрасполагающие факторы камнеобразования
- Национальные и генетические факторы – у некоторых национальностей и народностей на генетическом уровне заложена повышенная секреция холестерина в желчь (североамериканские и чилийские индейцы, чилийцы латиноамериканского происхождения). Также отмечается большая распространенность среди народов европы и северной америки по сравнению с азией.
- Образ жизни и хронические фоновые заболевания (интенсивное похудание, ожирение, сахарный диабет, прием препаратов женскими половыми гормонами) – происходит повышении секреции холестерина в желчь, уменьшение сократительной способности желчного пузыря из-за снижения чувствительности к холецистокинину.
- При интенсивном похудании повышается мобилизация холестерина из тканей с повышением его секреции в желчь.
- Женские половые гормоны (эстрогены) стимулируют печеночные липопротеиновые рецепторы, повышается захват холестерина из пищи и его секреция в желчь.
Прямые причины возникновения литогенной желчи
- Увеличение синтеза холестерина в печени из-за повышенной активности фермента гидроксиметилглутарил-коэнзима А (HMG-CoA) редуктазы, который определяет скорость образования холестерина в организме.
- Усиление захвата холестерина клетками печени из кровотока и его выделение в желчь, особенно при потреблении пищи, богатой углеводами и холестерином.
В условиях относительного избытка холестерина («литогенная желчь») образуются нестабильные пузырьки, насыщенные холестерином, которые соединяются, образуя более крупные многослойные структуры – осадки кристаллов.
Формирование литогенной желчи является ключевым этапом в процессе образования камней.
Различают камни двух основных видов
- Холестериновые – камни характеризуются высоким содержанием холестерина 50% (а иногда даже более 90% холестерина в составе камня). Они также содержат желчные пигменты, соли кальция, и матриксом служат гликопротеины слизи. В случае “чисто холестериновых камней” обычно наблюдается более крупный размер, они встречаются в единичном экземпляре и имеют желтовато-белый оттенок. На поверхности холестериновых камней может образоваться кальциевое отложение.

- Пигментные – характеризуются низким содержанием холестерина, менее 20%. Они в основном состоят из кальция билирубината и полимерных комплексов кальция с гликопротеинами слизи. Пигментные камни подразделяются на два подтипа:
- Черные камни: состоят преимущественно из кальция билирубината, обычно встречаются множественно, имеют склонность к легкому крошению, их размер обычно составляет менее 5 мм, и в 50-75% случаев они обнаруживаются как рентгенопозитивные. Образование черных камней наиболее часто связано с гемолизом и циррозом печени.

- Коричневые камни: состоят из кальциевых солей неконъюгированного билирубина, муциновых гликопротеинов, холестерина, пальмитата и стеарата кальция. Они обычно мягкие, слоистые и не отображаются на рентгеновских снимках. Образование коричневых камней чаще связано с хроническими воспалительными процессами внутри- и внепеченочных желчных путей. В некоторых случаях в ядре коричневых камней могут быть обнаружены включения бактериальных компонентов, что указывает на возможную связь с инфекцией.

Факторы риска камнеобразования
- Заболеваемость холециститом тесно связана с возрастом. В странах с западным образом жизни частота выявления холецистита у пожилых людей достигает 30%. Однако наибольшее количество клинических проявлений холецистита наблюдается в возрасте от 40 до 69 лет.
- Риск развития холецистита у женщин выше примерно в 2-3 раза, что связывают с воздействием эстрогенов на потенциал образования камней. Однако с возрастом различия в заболеваемости между мужчинами и женщинами уменьшаются: в возрастной группе 30-39 лет соотношение риска развития холецистита у женщин и мужчин составляет 2,9:1, в возрасте 40-49 лет – 1,6:1, а в возрасте 50-59 лет – 1,2:1.
- Риск развития холецистита увеличивается во время беременности, особенно при повторных беременностях (вероятность образования камней возрастает в 10-11 раз). Во время беременности у 20-30% женщин развивается билиарный сладж, а камни образуются в 5-12% случаев. Однако иногда наблюдаются случаи саморастворения камней после родов.
- Применение заместительной гормональной терапии после менопаузы связано с увеличением риска развития холецистита в 3,7 раза.
- Применение эстрогенов характерно для обоих полов.
- Наличие семейного анамнеза по холециститу связано с увеличением риска в 4-5 раз.
- Ожирение и гипертриглицеридемия. У людей с метаболическим синдромом холецистит выявляется примерно в 20% случаев.
- Наличие сахарного диабета связано с увеличением риска в 3 раза.
- Наличие цирроза печени связано с увеличением риска в 10 раз.
- Применение лекарств, которые влияют на уровень холестерина в желчи, на сокращение желчных путей или могут способствовать кристаллизации в желчи (такие как соматостатин, фибраты, цефтриаксон).
- Быстрое снижение веса и хирургические процедуры по бариатрии связаны с вероятностью развития холецистита более 30%.
- Поражение конечных участков подвздошной кишки.
- Длительное использование полного парентерального питания.